第42回 北海道学術大会札幌大会特別講演
「弛みのこない人工股関節の開発」
講師 旭川医科大学病院病院長 松野丈夫先生

はじめに「本日の講演のタイトルは少し堅いですが、内容は軟らかくなっております」と述べられ、示されたスライドの人工股関節について、聴講者への質問としてQ1~人工股関節置換術(以下THA)を行って良い年齢(適応年齢)は?Q2~THAの耐用年数は何年くらいか?と2つの設問をそれぞれ5つの選択肢を示して「講演の中で回答を出しながら最後に結論を述べたいと思います」と話され講演がスタートしました。

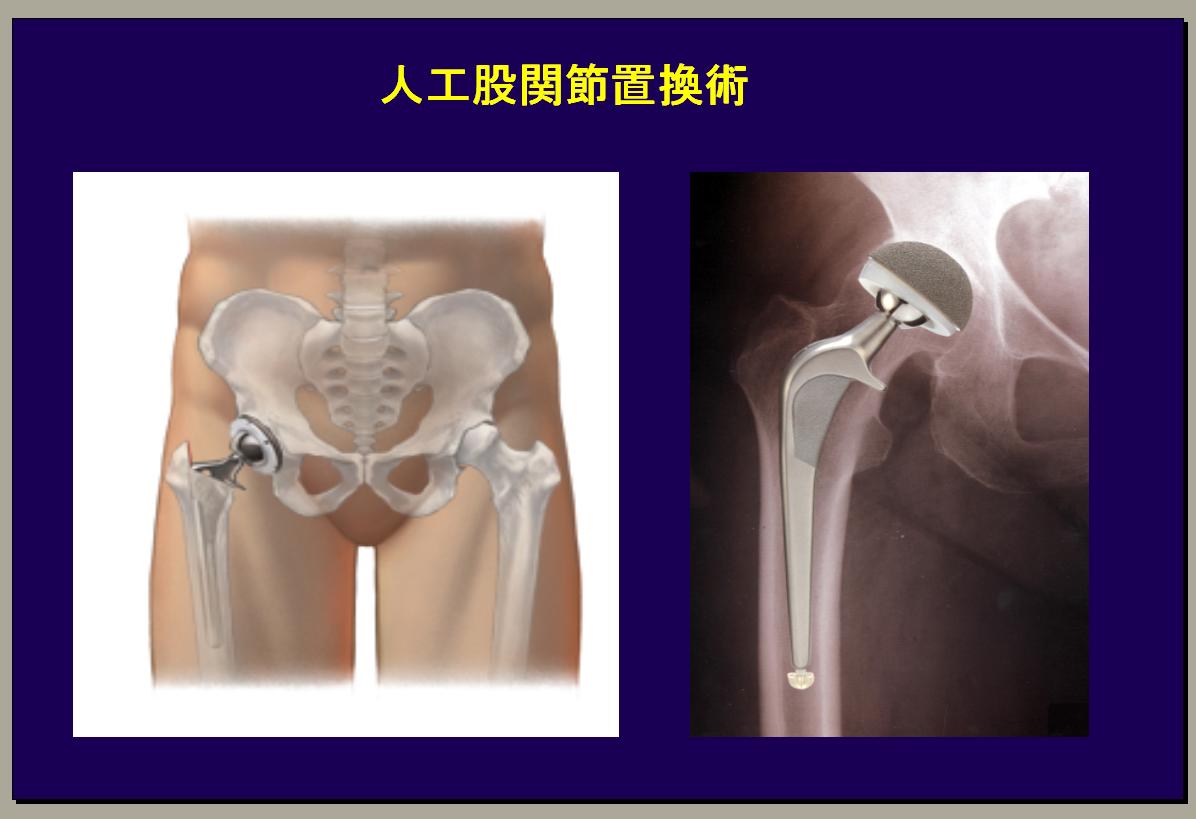
【人工股関節置換術~THA】
「正常な股関節は円い形をしていますが、末期になると軟骨と円い骨頭も無くなりますので、その様な人は人工股関節にせざるを得ないと思います。実際には股関節の周りにはかなり厚い関節包と強固な靭帯があります。人工股関節の手術を行うにあたり手術法が色々とありますが、原則関節包と靭帯をほとんど切り離してしまわなければなりません。ですから手術後5~6週間の間は人工股関節の周りには強固な靭帯も関節包もほとんどない状態となり、一番多い合併症として人工股関節が手術後に脱臼するということになります。
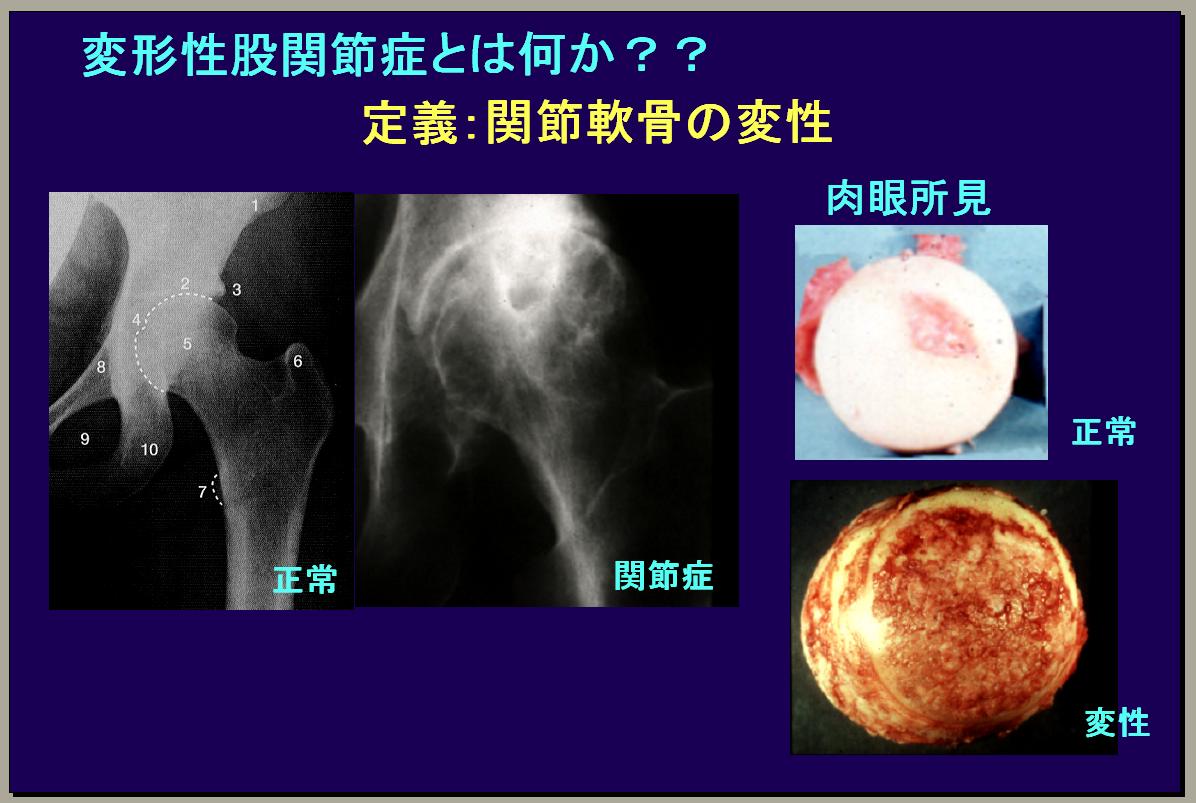
【変形性股関節症とは何か?】
股関節と膝関節を比べると、同じように大きな関節ですが一番問題になるのは体重がかかる関節軟骨の表面積が問題で、膝の場合は表面積が股関節に比べて非常に広くなっていますから、体重がかかっても比較的広い面積の関節軟骨で受けることができます。股関節は球関節ですから体重を受ける点が2~3平方㎝位で受けることになります。ですから関節に問題が有る場合には正常と比較するとどんどん軟骨がすり減ってきます。また、日本の特徴として女性の左の股関節に発症するのがほとんどです。
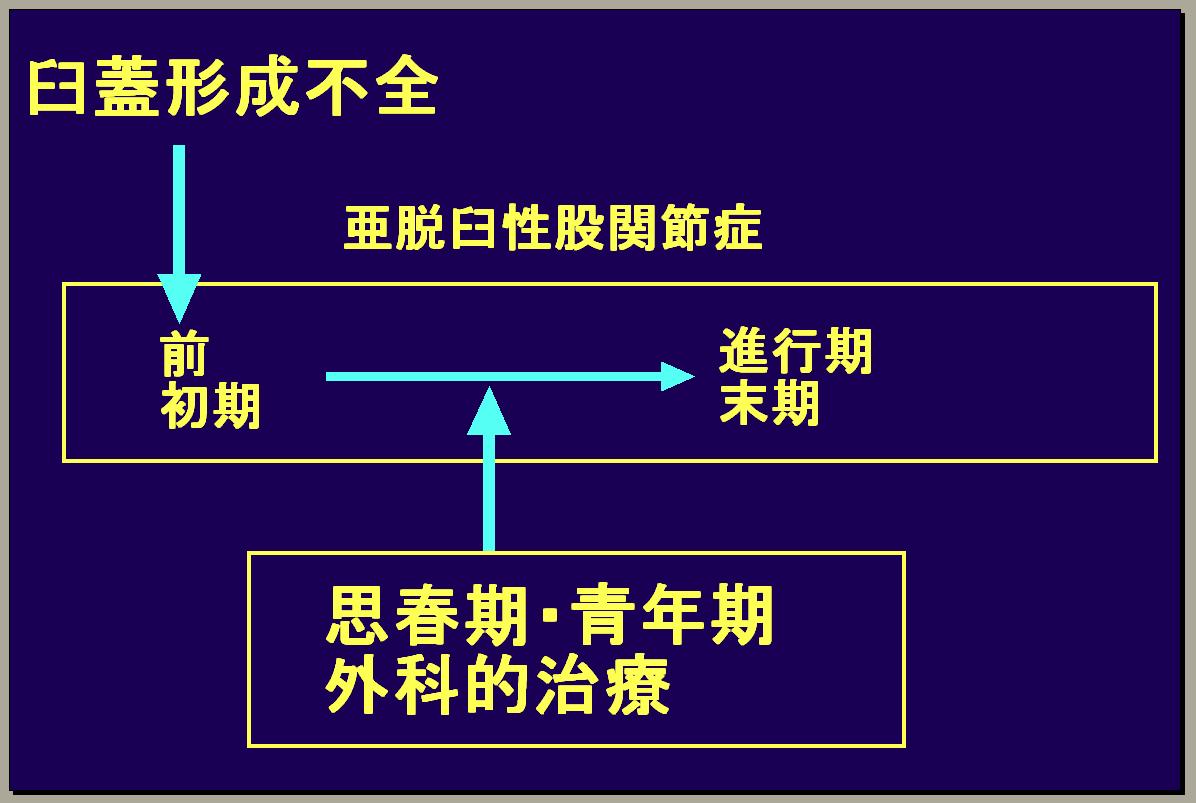
【臼蓋形成不全と手術療法】
臼蓋形成不全が有って、股関節がだんだん悪くなってくる前に治せば良いのですが、放置すると軟骨が末期の状態になってきます。ほんの少し関節軟骨がすり減っている前関節症、少し進むと少し軟骨がすり減ってくる初期となり、それがもっと進むと軟骨がほとんどなくなる進行期へ進み、最終的には軟骨が全くなくなり骨が壊れる末期になります。人工股関節を入れる時期は昔は末期でなければ入れてはいけないという考え方がありましたが、今は進行期の初期に近くてもかなりの高齢者であれば行っても良いと学会で言われています。北大・旭川医大の手術の基本方針として、若い人で軟骨の痛んでない人の場合には骨を切って治すことをやっています。
【骨切り術】
骨切り術について、北大・旭川医大は早期に骨を作るような手術をするのが方針です。CE角は25度以上が正常ですが色々な文献やエビデンスが有り、概ね16度、私たちは15度で区切りをつけこれ以上は経過観察とし、これ以下の場合は手術を進めることにしています。最近流行っている寛骨臼回転骨切り術は寛骨を円く切りぬき回すというもので、テクニカル上やさしく有りませんが誰でも習えば行える手術であるということから日本全国で一番流行っている方法です。キアリという手術方法は現在北大では行っていませんが旭川医大では行っています。寛骨を切って中に押し込み屋根を造るのですが、力が弱い術者にはきつい術式になります。人工股関節が適応で年齢が若い人には人工股関節を行うまで時間を稼ぐためとしても勧められます。旭川医大ではこれら3つの術式を使い分けて手術を行っています。
とにかく早期に処置を行った方がよく、若い方は手術をせず、股関節や膝関節周囲の筋力トレーニングを行って進行を防止することは勧められますが、最悪なのは鎮痛消炎剤を投与して頑張らせることで、その結果、末期の変形性股関節症になってしまうことです。痛みは防御反応ですから、取り除いてしまうと本来防御しなければならない状態が無くなるため無理をしてしまい、そのうちに軟骨が痛んでしまい壊れてしまいます。本日の講演のタイトルとは違ってくるかもしれませんが、最終的にはTHAを行うことなく一生を送らせることが股関節外科医の使命であります。

【歴史~チャンレーのTHA】
まともな人工股関節を初めに作った人はチャンレーという先生です。それ以前は北大や札幌市立病院などで特に若い人には関節の固定術を行っていました。固定術自体は良い手術で股関節の痛みは無くなります。しかし動きは無くなりますので、歩くのは不自由ではないのですが、女性の場合排泄時や足を開かなければならない時などに不自由を感じるようになります。もう一点、術後若い時は良いのですが年を取ってくると一つの関節が動かせないせいで、膝や反対側の股関節・腰などに負担がかかり通常の人より悪くなりやすく痛みも増強します。50~60代になるとこのような症状改善のため受診された場合、人工股関節を入れるようにしていますがまだ行っている病院は少ないです。現在、関節固定術より若くても人工股関節を入れた方が患者さんの将来は幸せかと思います。
【関節軟骨を何で入れ替えるか?】
人工関節は関節ですから何かで入れ変えるのですが、臼蓋の凸側の方はポリエチレンが一般的で金属も使っています。大腿骨の方はまだ金属が一般的です。ポリエチレンのカップをセメントで固定し、下のステムもセメントで固定します。これがチャンレイ式の人工股関節です。これを日本に持ち帰ったのが昨年亡くなられた私の師匠になる信州大学の教授の寺山先生で、日本のチャンレイといわれておりました。私はハリスというボストンに居る先生より色々な知識を得て、後ほど出てくるハイブリッドの人工股関節や4-U等の開発に至りました。チャンレイは色々な実験を繰り返し、材質、骨頭の大きさ等も色々考えその結果チャンレイの人工股関節が出来上がり現在も生き延びているのです。
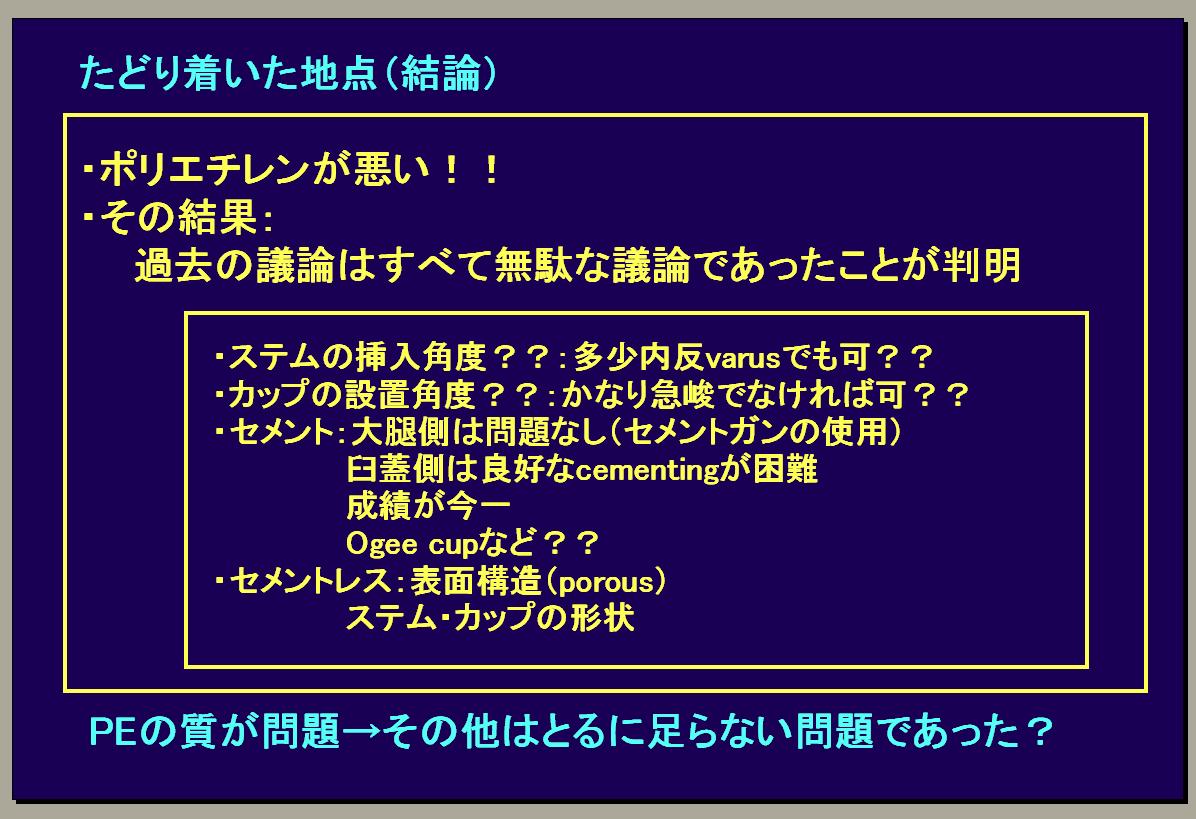
【たどり着いた地点(結論)】
私が研修医のころ、1980年代にチャンレイ式やその他色々な人工関節に関するディスカッションを行った際、人工関節のカップを骨に入れる際の角度は何度が最適か?骨頭径は何ミリが良いのか?セメントのテクニックはどうしたら良いか?セメントを使わない人工関節はどうか?など色々なディスカッションを行った結果、結論としてセメントのテクニックやカップ・ステムを何度で入れるかは問題ではなく、ポリエチレンの性能が悪いと少し動いただけですり減ってしまうことが唯一の問題であるという結論に達しました。
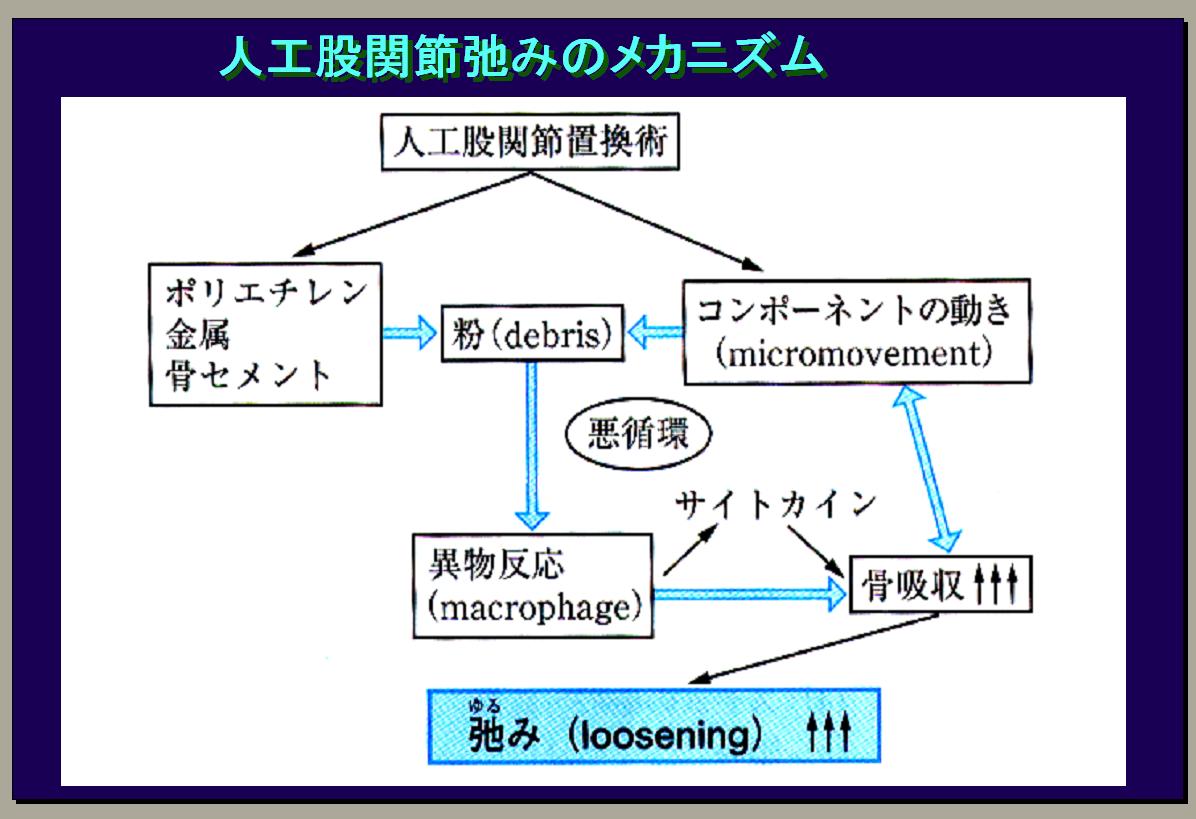
【人工股関節の歴史・弛みのメカニズム】
昔、人工股関節は弛んで隙間があったり折れたり骨が溶けたりというトラブルがたくさんありました。当時、シーラー先生がハリス先生のグループと一緒に骨セメントがどのような悪さをするか、そういう実験を研究的にしていました。その後、私も1986年にペーパーを1つ書かされたのですが、これが大失敗だったのです。多聞にセメント、セメントということで洗脳されていたものですから、異物があって、偏光顕微鏡をかけると光ったりしていました。これを深く確かめもせず、セメントの欠片であると、セメントの粉がそこに出てきたものであるという結論を付けてしまいました。骨セメントが悪いと言ってしまったのです。セメントを使わないセメントレスの人工関節をどんどん作り出したのですが、その人工関節がセメントの人工関節よりも早く弛んでしまったのです。調べてみるとポリエチレンに原因があるということが段々とわかってきたのです。結論は1ミクロン以下のかなり小さなすり減った粉が人工関節を弛ませるのです。しかし、膝の人工関節はこういうような弛みを起こすことは非常に少なくて成績が良いのです。股関節の場合はポリエチレンの質が悪いと粉が1ミクロン以下になり、骨を吸収する細胞に働きかけて骨を溶かすということに繋がります。そして弛みに繋がります。ほとんどのメーカーが性質のいいポリエチレンを作るようになってから、人工股関節はほとんど弛まなくなってきました。その他に消毒法とかも昔は間違っていました。できたポリエチレンのカップを消毒する際、普通の空気中でラディエーションをかけて、放射線をかけたりして消毒をしていたのですが、それがポリエチレンを劣化させることが分かったのです。これでポリエチレンはほとんどすり減らなくなりました。
【人工股関節の機種】
ポリエチレンと金属で十分だといいましたが、その他に金属・金属(メタル・メタル)の人工関節もありますが、あまり成績が良くありませんでした。最近の学会のメイントピックスは「きしみ」です。金属・金属の宿命といいますか、立ち座りあるいは歩いたときにキシキシと音がし、患者さんにとってはストレスになるなどトラブルが起こっているというのが現状です。次にセラミック・セラミックでも悪くはありませんが、稀に強い衝撃により粉々に割れてしまうという欠点があります。私自身の結論としてはポリエチレンの質が良くなってきたので、ポリエチレンと金属で十分ではないかと思います。
【人工股関節置換術】
西日本はセメントを使い、東日本はセメントは使いません。北海道はセメントを使います。北大は九大からきていて、旭川も九大系列ですからセメントを使っています。札幌医大は東大系の大学なのでセメントを使わないことが多いと聞いています。だいたい55歳以上はハイブリットを使い、若い方はセメントを使わないほうがいいという意見もありますので、セメントを使わない人工関節を入れています。今ではセメントの使用を55歳前後で使い分けていますが、大きな差はないと思います。固定力は両方ともありますし、問題はポリエチレンで、ポリエチレンさえよければ、何歳で何を入れようが全く弛まないというのが現状です。
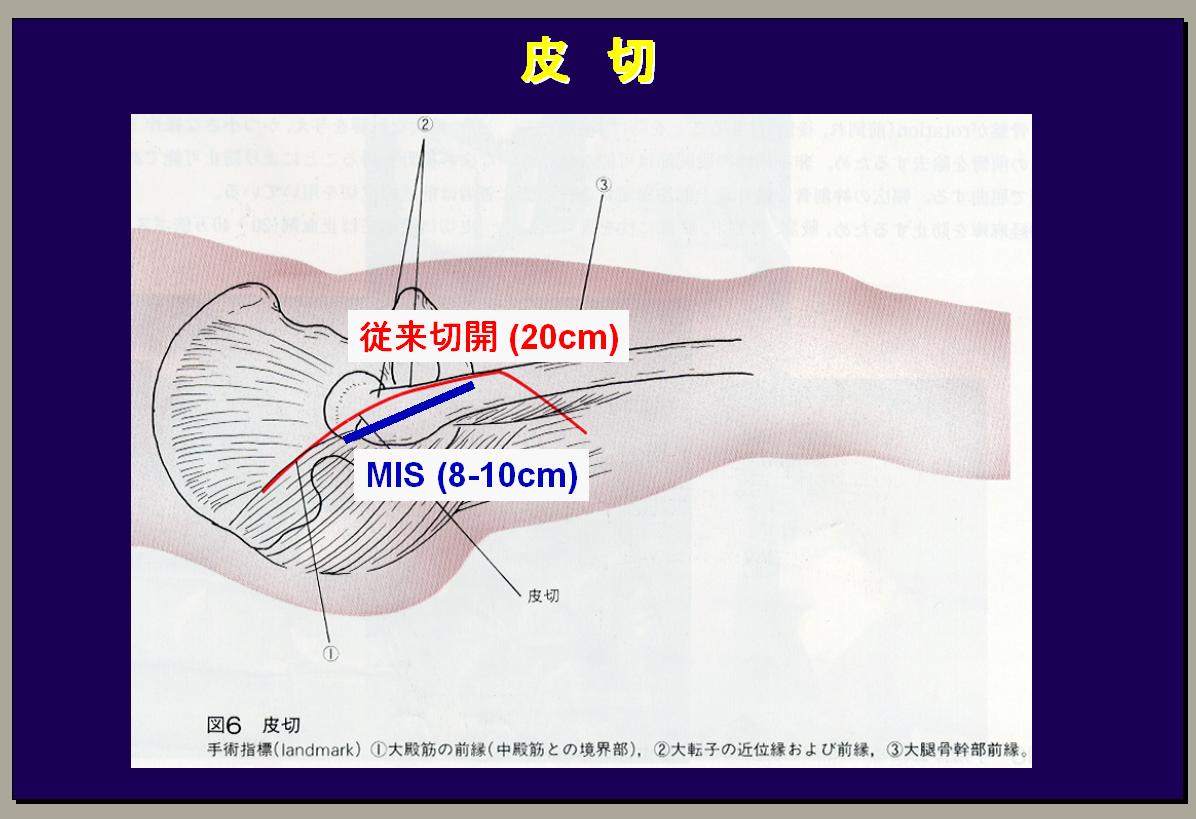
【最近の臨床的問題】
次はMIS(最小浸襲手術)です。MISの唯一の良い所は傷が小さい、治ってからの見た目がいいことです。これは大事なことではありますが、僕たちはMISと普通の長い皮切りとランダムに比較しましたところ、全く差はありませんでした。若い女性は少ないですが、人工関節は特に気になる方はMISで、それ以外の方は要望がない限りは行なっていません。これがMISの結論です。
【THA4-Uの開発】
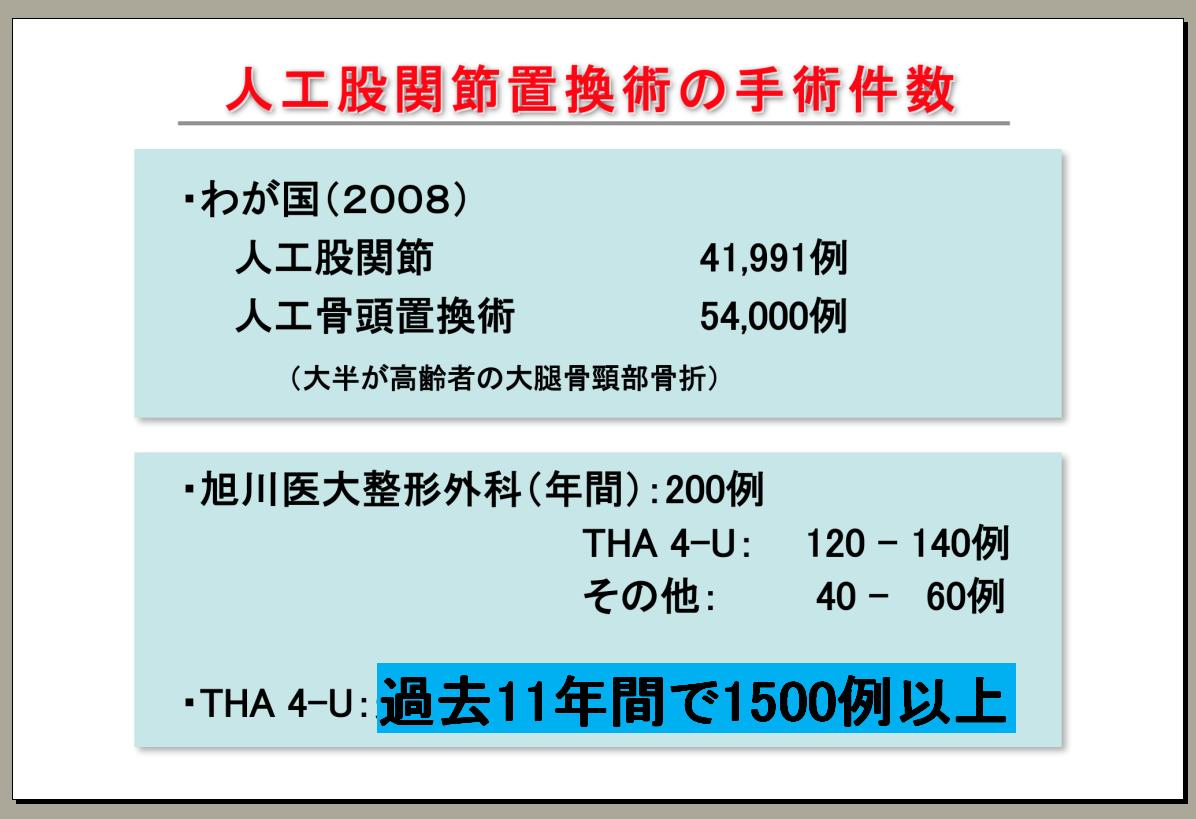
4-Uの開発に関しては、岡山のナカジマというプロペラ会社と一緒に開発しました。アメリカ製と違い4-Uは日本人に適した形であり、数千例の症例がありますが成績は良好です。2008年に人工関節4万、人工骨頭5万、旭川医大でも年間で約200例、4-Uは十数年経ち1500例を超えて弛んだ症例はほとんどありません。

【弛みを防止するために考慮すべきこと】
弛みを防ぐことが第一ですが、機種を選ばないといけません。それからテクニックは術者がかなり重要になってきます。THAの15年生存率は95%、今は30年以上弛まないということになります。昔は若い方にやってはいけないと言われていましたが、今は40代50代でも全く問題はありません。まず弛まないということと、仮に弛んでも再置換術という入れ替えの手術が非常に楽になっています。また感染に対する処置や入れ替えの技術を持った先生でないといけません。そのため人工関節の手術を1時間以内に終われるような術者が好ましいと思います。またリハビリの施設があるなど、もろもろのことを考えながら腕のいい股関節外科医にかかり手術をしていだだきたいと思います。

【人工股関節置換術Q&A】
最後に答えとなりますが、年齢適正はあります。赤ちゃんは無理ですけど、20代でも30代でもやっていいと思います。耐用年数はだいたい30年以上は持ちますので、例えば40歳でやれば70歳以上は十分、人工股関節は持ちます。古い考えだと、耐用年数は10年~15年だったので、60歳以上しかやってはいけないといわれていましたが、今は全くそういうことはありませんので、そういう患者さんがいたら若い人でもぜひ、しかるべき病院に紹介していただきたいと思います。以上です」と講演を終えられました。